クリニック案内
アクセス
- 電車
JR宇部線 琴芝駅より車で7分 - バス
宇部市交通局バス 南側停留所下車徒歩2分
| 医院名 |
|---|
| 社会福祉法人むべの里光栄 かわぞえクリニック |
| 院長 |
| 善甫 宣哉 |
| 理事長 |
| 隅田 典代 |
| 住所 |
| 〒755-0074 山口県宇部市川添1-2-5 |
| 診療科目 |
| 内科・外科 |
| 電話番号 |
| 0836-52-7762 |
院長の一口メモ
第一回:高血圧
私は10年前、朝になると頭痛があり時々痛み止め(ロキソニン)を飲んでいました。イギリス出張時に他施設の先生と一緒に夕食とお酒を楽しんでいる最中、地下のトイレに行くと起立性低血圧の症状(目の前が真っ暗になる)があり、トイレに30分ぐらいしゃがんでいました。症状はすぐ治まり、無事に帰国できましたが、血圧を測定すると収縮期血圧/拡張期血圧が180/100mmHgあり、高血圧と診断されました。お酒がほとんど下戸の私が、飲酒により血管拡張し、高血圧から急に低血圧になったものと考えられました。
その後、カルシウム拮抗薬(アムロジピン)2.5mgからすぐ5mgの内服へ増量され、さらに血圧が正常域に下がらないためアンジオテンシンII受容体拮抗薬(ARB)(テルミサルタン)40mgの内服が追加されました。血圧は下がったのですが、時々頭がフラフラすることがあり、血圧を測定すると110/70mmHgと下がりすぎることが度々でした。その後、しばらくはカルシウム拮抗薬とARBの2剤を内服していましたが、頭のフラフラ感が続くため、カルシウム拮抗薬のみに減らし、早朝高血圧がかなり高い時のみARB 20mgを追加することとしました。アムロジピンで足がむくむ場合や脈が速くなる場合はシルニジピンが投与されます。
アンジオテンシン受容体ネプリライシン阻害薬(ARNI)(エンレスト)は血圧を下げ、過度な水分貯留を改善し、心臓への負担を軽減するため、慢性心不全に加えて、2020年に高血圧の適応が拡大されました。
血圧は一日の時間、季節、環境、食事、飲酒、運動などでかなり変動し、目標値は年齢、糖尿病、慢性腎臓病、脳血管障害、虚血性心疾患などの合併の有無により変わってきます。ただ単に血圧を下げるだけで良いわけではありません。心臓のみならず、脳血管、腎血管、下肢動脈の血流を考えて目標値を設定する必要があります。
降圧薬の内服について気になることがありましたら、遠慮せずご相談下さい。
第二回:糖尿病
糖尿病(2型糖尿病)は遺伝的素因が強い病気で、肥満、暴飲暴食、運動不足、ストレスなどが原因となります。膵臓から分泌されるインスリンの感受性が低下し(インスリン抵抗性の増大)、働きが弱まるために血糖値が上昇する病気です。インスリンは糖、脂質、蛋白質をつくる同化ホルモンで、これらをエネルギーとして細胞内に取り込むのに重要な働きをしています。したがって、糖尿病があると細胞の新陳代謝が行われず、長く続くと100μm以下の細動脈の動脈硬化により糖尿病性網膜症で失明や、糖尿病性腎症で血液透析が必要になり、糖尿病性神経症と足の中動脈の閉塞による閉塞性動脈硬化症により、足の皮膚潰瘍や壊死が起こり、下肢切断という重篤な状態になることがあります。また、脳梗塞や心筋梗塞で命を落とすこともまれではありません。
糖尿病の治療の第一は食事制限とダイエットです。二番目が内服治療です。
ビグアナイド薬(メトホルミン):糖尿病治療の第一選択薬として推奨されています。主として肝臓から血液中へ放出されるブドウ糖の量を少なくして、血糖値が上昇するのを防ぎます。また、インスリンの働きを良くする作用もあります。この薬単独で低血糖を起こす危険性はありません。まれに重篤な乳酸アシドーシス(血液が酸性に傾く)を起こすことがあり、ヨード造影剤を用いたCT検査、血管造影検査時は検査前48時間から検査後48時間まで休薬する必要があります。
SGLT2阻害薬(ジャディアンス):2014年に発売された比較的新しいお薬です。血液中のブドウ糖は腎臓を通過すると原尿の中へ出ていきますが、再吸収され再び血糖として血液中に戻ります。この再吸収に関わっているSGLT2タンパク質の働きを抑えることにより、ブドウ糖が血液中に戻れないようにし、血糖値を下げます。ジャディアンスは2021年に慢性心不全、2024年2月に慢性腎臓病の適応が拡大されました。同じくSGLT2阻害薬であるフォシーガは2021年慢性腎臓病、2023年慢性心不全の適応が拡大されました。全身麻酔などによる手術を受ける場合は、正常血糖ケトアシドーシス(血液が酸性に傾く)になることがあり、手術72時間前より術後72時間まで休薬が必要となります。また、尿に糖が出るため、尿路感染症になることがあり、注意が必要です。
DPP-4阻害薬(ジャヌビア):2009年に発売された比較的新しいお薬です。摂取した食事が胃から小腸に到達すると、インクレチン(GLP-1)というホルモンが小腸から分泌され、膵臓を刺激し、インスリン分泌を促進します。インクレチンはDPP-4という酵素によってすぐに分解されますが、このDPP-4の働きを抑えることによりインクレチンの作用を高め、インスリン分泌を促進します。血糖値が高い時のみインスリン分泌を促進させるので、この薬単独で低血糖を起こすことはまれです。
GLP-1受容体作動薬(リベルサス):元々注射薬しかありませんでしたが、2020年に発売された新しい飲み薬です。インクレチン(GLP-1)と同じ作用を示すお薬で、血糖値が高いときだけインスリン分泌を促進させます。GLP-1は食欲を抑える働きがあるため、体重の低下作用があり、肥満の方に向いているお薬です。最近、本来の糖尿病薬としてではなく、ダイエット目的に使用され、問題となっています。
過去1-2ヶ月間の血糖コントロールの良し悪しを確認するにはHbA1C(ヘモグロビンA1C)を測定します。平常値は5.6%以下です。内服治療の目標値は、HbA1C 7%未満です。
経口糖尿薬の内服について気になることがありましたら、遠慮せずご相談下さい。
第三回:脂質異常症(高コレステロール血症、高中性脂肪血症)
胸部ならびに腹部大動脈瘤の約70%の患者さんは脂質異常症(高コレステロール血症)があります。大動脈瘤は遺伝的素因が強い病気で、高コレステロール血症も遺伝的素因が強い病気です。悪玉(LDL)コレステロールは、余分なコレステロールを血液の壁に沈着させ、マクロファージなどの炎症細胞を活性化し、動脈硬化を起こします。善玉(HDL)コレステロールは逆に血管内にたまったコレステロールを肝臓へ戻すように働きます。高中性脂肪(トリグリセライド)血症は肥満、暴飲暴食、運動不足が原因で、動脈硬化を促進します。
脂質異常症の治療の第一はコレステロールを多く含む食事やアルコールの摂取を控えることです。脳梗塞や心筋梗塞、大動脈瘤などの心血管疾患がある場合は、内服治療が選択されます。
スタチン製剤は肝臓でHMG-CoA還元酵素を阻害し、コレステロールプール量を減少させ、肝臓のLDL受容体の数を増やすとこで、血液中の悪玉(LDL)コレステロールを低下させます。低下の度合いにより、ストロングスタチン(ロスバスタチン)とスタンダードスタチン(プラバスタチン)に分けられます。副作用として、横紋筋融解症(筋肉痛)、CK上昇、肝機能障害などがあり、定期的な血液検査が必要です。高齢の小柄の女性では副作用の少ないスタンダードスタチンが推奨されます。
中性脂肪を下げる薬としてフィブラート製剤(べザフィブラート)がありますが、内服治療の前に、食事とアルコール摂取を控え、ダイエットすることが肝要です。
脂質異常症のお薬の内服について気になることがありましたら、遠慮せずご相談下さい。
第四回:喫煙、肺気腫(COPD)
私は19歳から39歳まで一日20本から60本喫煙をしていました。しかし、今から29 年前に禁煙しました。その理由は、同級生が30年前の12月25日に禁煙をし、講師室で善甫が隣で喫煙していたから俺はやめられたと言いました。私はちょうど新しい家を作って、庭でタバコを吸うのもカッコ悪いので、同級生が禁煙した1年後の29年前の12月25日から完全禁煙しました。やめた直後は、食後やお酒を飲む時にどうしても欲しくなり、冷たいお水を一杯のむか、国内はもちろんのこと、台湾やロンドンに出張中も日本の百貨店に行きビタミンC 1000mg入りの酸っぱい飴を買って気分を紛らわしていました。
喫煙により血液中のニコンチン濃度が上昇し、脳のニコチン受容体に付くと、ドーパミンという神経刺激物資を放出するため、「今日も元気だ、タバコがうまい」や、気分が落ち着いたり、ストレスがおさまったりします。しかし体は逆で、喫煙により血管が収縮し、脈拍が増加して、体にはストレスがかかってしまいます。また、血管内皮細胞を障害し、脳梗塞、心筋梗塞、閉塞性動脈硬化症などの動脈硬化で血管が詰まる疾患疾患のみならず、大動脈瘤、大動脈解離、肺気腫や、喉頭がん、食道がん、肺がん、膵がん、膀胱がんなど各種のがんの原因となります。
喫煙はニコチン依存症という精神疾患で、麻薬中毒と同じ疾患分類に入ります。以前はチャンピックスという禁煙薬が健康保険で12週間の内服が認められ、約1/3-2/3の患者さんは禁煙が達成できていました。チャンピックスは脳のニコチン受容体に付き、少量の神経刺激物質を放出させ、禁断症状を抑えるばかりでなく、タバコを万が一吸っても満足感が得られなくなるという働きがありました。しかし、基準値を超えるN-ニトロソバレニクリン(加工肉製品や加工魚、ビール、その他アルコール飲料などの食品から検出されていますが、長期にわたり許容範囲を超えた場合には発がん性リスクを高める可能性があるとされています)が検出されたため、現在、製造されなくなりました。
肺気腫(慢性閉塞性肺疾患:COPD)も喫煙が原因です。喫煙により体内のα1-アンチトリプシンという蛋白分解酵素阻害薬の働きを抑えるために、肺胞が破壊されて、ガス交換を行う小さな部屋の壁が潰れて体育館のような大きな部屋(ブラといいます)になる病気です。
禁煙が一番の治療ですが、肺気腫がもとの肺に戻ることはありません。症状が強い場合はモンテルカストの内服や、シムビコートタービュヘイラー(ステロイド+気管支拡張薬)の吸入を行います。肺気腫が重症になると、空気中の21%の酸素では呼吸が苦しくなり、絶えず酸素を1-2L/分吸う必要があります。
禁煙がなかなかできないと長年苦労しておられる患者さんは、遠慮せずご相談下さい。
第五回:アルツハイマー病、血管性認知症、レビー小体型認知症
認知症にはアルツハイマー病、血管性認知症、レビー小体型認知症などがあります。
アルツハイマー病では、記憶に深く関わる脳の海馬という部位あたりから萎縮が始まり、進行性の認知症状を呈します。アルツハイマー病の特徴は、老人斑の出現、神経原線維変化、神経細胞(シナプス)の脱落です。老人斑の主成分は複数のアミノ酸からなるアミロイドβ蛋白です。また、過剰にリン酸化され不溶化したタウ蛋白が脳内に凝集・蓄積されます。これらにより、神経細胞が脱落し、脳の萎縮が起こります。この3つの特徴を引き起こす要因は、加齢、遺伝的因子、環境因子です。加齢を背景に遺伝的因子や環境因子が加わり、脳内でのアミロイドβ蛋白の凝集・蓄積や、タウ蛋白の凝集・蓄積が起こります。 また、頭部外傷や生活習慣病がアルツハイマー病のリスクになります。アルツハイマー病の症状は、初期には昔の記憶はあるものの最近のことを覚えることができず、同じことを何度も繰り返し聞く、物を置いた場所を思い出せない、約束を忘れる、慣れた場所で道に迷うなどの症状が現れます。これらに加えて、物取られ妄想、活気・意欲の低下、無気力、口数の減少などなどを伴うことがあります。進行すると、昔のことも忘れ、親しい人の顔がわからなくなったりします。また、食事や着替え、トイレ、お風呂などを一人で正しく行うことができない、徘徊する、攻撃的になる、夜間せん妄などの症状が見られるようになります。
血管性認知症とは、脳血管障害(脳梗塞、脳出血、くも膜下出血)によって脳内の神経組織が破壊され、認知症状が現れる病気です。脳血管障害と認知症の発現に明確な因果関係があることを確認する必要があります。また、血管性病変の部位と大きさが臨床症状を説明するのに妥当なものである必要があります。アルツハイマー病と比べて男性に多いと報告されています。血管性認知症の原因は、高血圧、糖尿病、脂質異常症、高尿酸血症、心房細動などがあります。さらに、悪影響を与える生活習慣として、喫煙、過度の飲酒、肥満、運動不足、ストレスなどがあります。血管性認知症の症状は、症状に変動が見られたり、特定のことはしっかりできるのに、他のことは全くできなくなるといった「まだら認知」と呼ばれる症状を呈するのが特徴です。また、脳血管障害による片麻痺や構音障害を伴うことが多いです。
レビー小体型認知症は、レビー小体という特殊なたんぱく質の塊が高次機能をつかさどる大脳皮質や、生命維持をつかさどる脳幹にたまり、神経細胞が死滅することで起こります。 診断基準は、混乱したり、ぼんやりしたりする状態が1日のうちに激しく変動する「認知機能の動揺」、非常にリアルな幻覚がくりかえし生じる「幻視」、パーキンソン病のような症状が起こる「パーキンソニズム」の3つのうち、2つ以上が当てはまることです。
毎週土曜日午後2時から6時まで、脳神経内科の専門外来があります。お気軽にお越しください。
第六回:軽度認知障害(MCI)を予防するために
2020年の65歳以上の調査では、認知症が12.3%で10年前より2.7%減少し、軽度認知症害(Mild Cognitive Impairment: MCI)が15.5%で10年間より2.5%増加しています。2040年の推計では、認知症が約584万人、軽度認知障害が約613万人で、合わせて約1197万人、65歳以上の3人に1人が認知症または軽度認知障害になると言われています。
認知症のお薬はドネペジルやメマンチンがありますが、いずれも症状の進行を数ヶ月から1年遅らせる可能性がありますが、認知症の根本的治療ではありません。最近、承認されたアミロイドβ蛋白を脳から取り除くレカネマブも、症状の進行を約7.5ヶ月遅らせる効果がありますが、初期のアルツハイマー病と軽度認知障害のみに適応があります。
そこで、軽度認知障害から発症前の状態に戻す適切な予防が必要になります。第一は生活習慣病の予防です。中年期に高血圧があると、認知症になりやすく、脳血管障害の危険性も高くなります。糖尿病があると2.1倍アルツハイマー病になりやすいと言われています。中年期に 総コレステロール値が高いとアルツハイマー病の危険性が高くなります。しかし、高齢者では、脂質異常症が認知症発症と関連するというエビデンスはありません。中年期では、肥満の人ほど認知症になりやすく、逆に、高齢者では2年間にBMIが5%以上減少すると認知症になりやすいと言われています。喫煙量が多く、期間が長いほど、認知機能が低下します。認知症のリスクを下げるためには、できるだけ早い時期に禁煙することが肝要です。多量の飲酒は認知症の危険性が高くなりますが、逆に少量の飲酒する人は認知症のリスクが低いと言われています。
認知症の予防の第二は認知機能の改善です。週に2回、1時間以上麻雀や囲碁をすると、認知機能や短期記憶の維持効果があると言われています。第三は体を動かす運動です。週3回、1時間以上の中等度以上の運動をすると認知機能改善が期待されます。第四は食事を楽しめる変化です。旬の食材で、彩り、温冷、和・洋・中などの変化に富む食事を楽しむことが認知症の予防につながります。第五は仕事を辞める年齢が1歳高くなるごとに認知症のリスクが3%低下すると言われています。また、仕事を辞めても、楽しめる活動、生きがいに取り組むことで認知症の予防になります。
第七回:ポリファーマシー(多剤服用)
高齢者の薬物有害事象の増加が問題となっており、薬物動態や薬力学の加齢変化と多剤服用が二大要因といわれています。6種類以上が薬物有害事象の発生増加に関連したというエビデンスがあり、厚生労働省は6種類以上の多剤服用をポリファーマシーと定義しています。しかし、高齢者では、高血圧、糖尿病、脂質異常症、心筋梗塞や脳梗塞などの動脈硬化性疾患、慢性心不全や慢性腎臓病、認知症、不眠症、慢性便秘、慢性胃炎や逆流性食道炎などを併存している人が多く、ここでは9剤以上をポリファーマシーとさせていただきます。
脳梗塞や心筋梗塞を合併している人が再度発作を起こさないための薬剤服用を二次予防といいます。現在は健康ですが、近い将来、脳梗塞や心筋梗塞を新たに発生しないように薬剤服用することを一次予防といい、二次予防とは厳密に分ける必要があります。
抗血小板剤である低容量アスピリン(アスピリン腸溶錠、バイアスピリン)を健康高齢者に約5年間投与し、脳梗塞や心筋梗塞の一次予防効果をみた臨床試験では、脳梗塞や心筋梗塞の発生は有意に抑制されず、逆に、頭蓋内出血や消化管出血が有意に増加して有効性は示されませんでした。
スタチンという悪玉(LDL)コレステロールを下げるお薬を高齢者に投与した臨床試験では、前期(65歳以上)ならびに後期(75歳以上)高齢者で心筋梗塞の二次予防効果が示されました。さらに、前期高齢者(65歳以上75歳未満)で脳梗塞、心筋梗塞の一次予防効果が示されました。しかし、後期高齢者(75歳以上85歳未満)で脳梗塞、心筋梗塞の一次予防効果は示されませんでした。85歳以上の超高齢者ではエビデンスそのものが存在しません。このように高齢者に対する薬物投与では年齢と一次予防、二次予防を厳密に分けて判断する必要があります。
私が訪問診療を行っている4つの高齢者福祉施設での114人のデータでは、平均年齢が88-91歳(最高104歳)で、当初の平均薬剤数は5.6-6.5剤でした。9剤以上の処方は20-30%に及びました。最近6カ月の間に、前述した基準で減薬した結果、平均薬剤数が4.7-5.3剤に減少し、9剤以上の処方は全体の約10%まで減少しました。減薬による有害事象は全く発生していません。食欲低下により全ての薬剤を中止せざるを得なかった高齢者で、逆に服薬前より元気になった方も少なからずおられます。
また、末梢神経障害に対するビタミンB12製剤(メコバラミン)の長期投与や、胃潰瘍・十二指腸潰瘍・逆流性食道炎に対するプロトン・ポンプ・インヒビター(PPI)の長期投与が非常に多く見られます。とくに、抗血小板剤クロピドグレルとPPIオメプラゾールの併用による抗血小板効果の大きな減弱にも注意が必要です。
第八回:肺炎、誤嚥性肺炎
2022年の日本人の死亡原因の第5位は肺炎、第6位は誤嚥性肺炎です。肺炎の原因菌は、肺炎球菌が最も多く18.8%を占め、続いてインフルエンザ菌7.6%、黄色ブドウ球菌が4.2%、肺炎桿菌が3.0%と続きます。普段健康な65歳以上の高齢者では肺炎球菌による肺炎が最も多く、肺炎球菌ワクチンの接種が強く推奨されています。65歳未満でも、虚血性心疾患、喘息、肺気腫(COPD)、糖尿病、慢性腎臓病などの基礎疾患を持つ方にも推奨されています。
気管は前に、食道は後ろにあり、口から食べたものは気管を乗り越えて食道に入ります。食べ物を飲み込むと、喉頭(のど仏)が上に上がって、喉頭蓋という気管のフタが閉まります。高齢者ではこの喉頭反射が弱くなり、誤嚥しやすくなります。また、若い時は万が一食べ物が気管に入っても、咳による喀出ができますが、高齢者では咳による喀出が弱く、誤嚥性肺炎となります。したがって、誤嚥しないようにゆっくり噛んで食べることが大切です。さらに、毎食後に歯磨きをして口腔内を絶えず清潔に保つことが重要となります。
私の父は歯科医でした。80歳で自分の歯が20本あると長生きできるとよく言っていました。歯がない人は十分に食事を噛むことができず、誤嚥もしやすいと考えられます。さらに、歯周病菌は動脈硬化に関係が深く、脳梗塞や心筋梗塞を起こしやすくなると言われています。
第九回:新型コロナウィルス感染症
新型コロナウィルス感染症(COVID-19)の原因は新型コロナウィルス(SARS-CoV-2)による感染です。2019年12月中国武漢で初めて報告され、今もなお世界的な流行を見せています。本邦では2023年4月1日までに33,462,859人(人口の約26.5%)が新型コロナウィルス感染症と診断されています。
新型コロナウィルス感染症について厚生労働省は、入院措置・勧告や外出自粛といった措置をとれる「新型インフルエンザ等感染症(感染法上の2類相当)」に位置付けていましたが、2023年5月8日から季節性インフルエンザなどと同じ感染法に規定される5類感染症に移行しました。
新型コロナウィルス感染症は、新型コロナウィルスの感染からオミクロン株では2-3日の潜伏期間ののち、発熱、咽頭痛、咳・痰、鼻水・鼻閉などの呼吸器症状や、関節痛、頭痛、嗅覚異常や味覚異常といった症状が現れます。また、感染者の一部は発症後5-7日間で急速に肺炎が悪化して、酸素吸入や集中治療室での人工呼吸管理が必要となることがあり、特に高齢者や基礎疾患(糖尿病、心不全、呼吸器疾患)を持つ人で重症化しやすいことが知られています。オミクロン株では、若年者の重症化リスクは低く、ほとんどが軽症で済むことが特徴です。
新型コロナウィルス感染症の診断は、鼻咽頭ぬぐい液の抗原検査が行われます。10分間で新型コロナウィルスとインフルエンザA型、B型の診断が可能です。
新型コロナウィルス感染症の内服治療は、解熱鎮痛薬(カロナール)、去痰剤(ムコダイン、アンブロキソール)、消炎・止血剤(トラネキサム酸)などの対症療法と、抗ウィルス薬(ゾコーバ、ラゲブリオ、パキロビッド300または600)があります。抗ウィルス薬は5日間の内服が必要で、3割負担でそれぞれ約15,000円、約26,000円、約15,000円または30,000円の自己負担が必要となります。
新型コロナウィルス感染症と診断されたら、診断初日を0日として、第5日目まで自宅待機することが他人に移さないために必要です。さらに、第5日目の24時間に発熱、咽頭痛、咳・痰などの症状がないことを確認して、第6日目より学校、職場に復帰できます。
新型コロナウィスル感染症の予防には、マスクなどの防護対策を行なったうえで、3密(密閉・密集・密接)を避け、体調が悪い時は外出を控えるなどの予防対策が推奨されます。さらに、65歳以上の高齢者や、60歳以上65歳未満の人で心臓、腎臓または呼吸器の機能に障害があり身の回りの生活が極度に制限される人では、コロナワクチン定期接種することで、重症化が予防されると考えられます。当院ではmRNAワクチンであるコミナティまたはスパイク蛋白質抗原を含有するヌバキソビッドのワクチン接種を行なっています。
第十回:季節性インフルエンザ
季節性インフルエンザはインフルエンザウィルスにより引き起こされる急性ウィルス感染症です。例年11月下旬頃から徐々に患者が増え始め、1月頃に流行がピークに達し、3月下旬頃まで続きます。
季節性インフルエンザを引き起こすインフルエンザウィルスの型はA型とB型です。インフルエンザは咳や鼻水を介する飛沫感染によって感染し、1-2日程度の短い潜伏期間の後に発症します。悪寒戦慄、急激な高熱と共に発症し、関節痛や咳・痰、鼻水・鼻閉などの上気道の症状が現れます。咽頭痛や筋肉痛が現れることもあります。発熱期間は3-5日で、38度以上の高熱が持続した後に解熱傾向に向かいます。肺炎や脳症(意識状態がおかしく、けいれんを起こす)などの合併症にも注意が必要です。
インフルエンザの診断は、新型コロナウィルス(COVID-19)抗原検査と同時迅速キットが使用されます。鼻から細長い綿棒を入れて鼻咽頭から検体を採取し、10分で結果が判明します。
インフルエンザの治療は、解熱鎮痛薬(カロナール)、去痰剤(ムコダイン、アンブロキソール)、消炎・止血剤(トラネキサム酸)の内服薬と共に、抗ウィルス薬が使用されます。発症後48時間以内に開始する必要があります。オセルタミビル(タミフル)は1日2回、5日間内服します。ラニナミビル(イナビル吸入粉末剤)は最初に2容器分を1回吸入(10歳以上から成人、適切に吸入できると考えられる5-9歳では1容器分を1回吸入)します。ゾフルーザは成人および12歳以上の小児では1回2錠(40mg)を単回服用します。ただし、体重80Kg以上では1回4錠(80mg)を単回服用します。
インフルエンザと診断されたら、診断初日を0日として、第5日目まで自宅待機することが他人に移さないために必要です。さらに、解熱後2日間は自宅待機して、解熱後3日目より学校、職場に復帰できます。
インフルエンザの予防には、手洗い、うがい、マスクの着用を心がけましょう。また、インフルエンザワクチンの予防接種は重症化を防ぐための方法の一つです。かわぞえクリニックでは毎日、インフルエンザワクチンの予防接種を行なっています。
第十一回:デイケアセンターかわぞえ
かわぞえクリニックでは2024年10月1日、同敷地内にデイケアセンターかわぞえを開設しました。社会福祉法人 むべの里光栄では市内中部地区、東部地区に博愛らららデイサービス、東芝中デイサービス、はぎわらデイサービス、オパールデイサービスを開設しています。
デイサービス(通所介護)とデイケア(通所リハビリテーション)の最大の違いは、利用目的にあります。デイサービスは日常生活支援を受けながら交流やレクリエーションを楽しむのが目的ですが、デイケアでは医師の指示のもと専門的なリハビリを受け、身体機能や認知機能の維持や回復を図ることが目的となります。
デイサービスでは一般的に要介護1-5の人が対象ですが、デイケアでは要介護1-5の人に加えて、要支援1-2の人も対象となります。いずれも、認定を受けていない人は利用できず、この場合は医療保険リハビリの対象となります。
サービス内容は、デイサービスでは食事や入浴、排泄などの生活支援サービスが主体となりますが、デイケアでは医師の指示によるリハビリや健康管理など医療的サービスが主体となります。
人員体制はデイサービスでは介護職員、看護師、生活相談員などですが、デイケアではそれらに加えて、医師が常駐しているため医療的ケアが充実しており、理学療法士による本格的なリハビリを受けることができます。
デイケアセンターかわぞえでは、火曜日から土曜日まで毎日、午前9時から午前10時5分まで、午前11時から午前12時5分まで、さらに水曜日と金曜日の午後2時30分から午後3時35分までの通所リハビリテーションを行なっています。自宅までの送迎付きです(上宇部、川上、小羽山、琴芝)。デイサービスとの併用も可能です。お問い合わせはデイケアセンターかわぞえ(0836-33-3041)へお願いいたします。


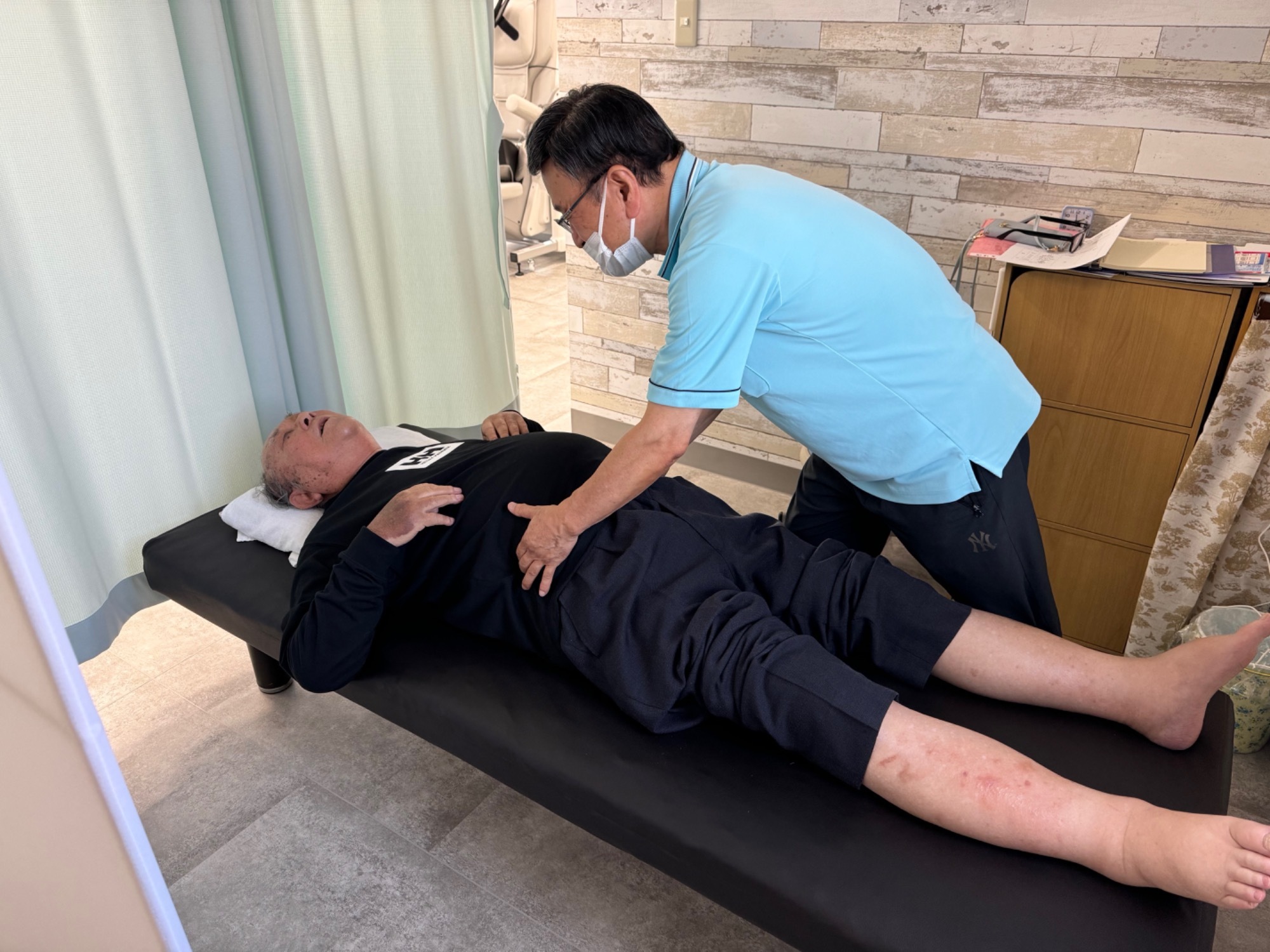
第十二回:冬の感染性胃腸炎
感染性胃腸炎は、さまざまな病原菌(夏から秋に多く発生するカンピロバクター、腸管出血性大腸菌(0-157)、サルモネラ菌、ウェルシュ菌、黄色ブドウ球菌など)やウィルスによる感染症で、発熱、下痢、悪心、嘔吐、腹痛などが起こります。特に12月から3月の冬期に流行する感染性胃腸炎の原因としてノロウィルスがあります。
ノロウィルスの感染経路は、牡蠣を生、または十分加熱しないで食べて感染することが多いです。さらに、患者のノロウィルスが大量に含まれる糞便や吐物から、人の手などを介して感染が広がります。家庭や共同生活施設(老人福祉施設やグループホームなど)で、人同士の接触機会が多いところで飛沫感染します。食品取扱者(調理従事者や家庭で調理する人)が感染しており、その人を介して汚染された食品を食べて感染します。
ノロウィルス感染の予防法は、手を十分に洗うことです。食品は85-90度の中心温度で90秒以上加熱することが肝要です。アルコール消毒は効果がなく、次亜塩素酸ナトリウム(キッチンハイターなど)での消毒が有効です。ノロウィルス感染は症状がなくなっても、1週間から1ヶ月間ウィルスが出続けます。症状が改善しても、しばらくの間は直接食品を取り扱う作業をしないようにしましょう。
ノロウィルスに対して効果がある抗ウィルス薬はありません。悪心、嘔吐を抑制する薬や、整腸剤を内服します。脱水症状がひどい場合は、点滴治療を行う必要があります。下痢止めはウィルスの排泄を遅らせ、症状が遷延化することがあるため、使用しないことが望ましいです。
第十三回:熱中症
熱中症とは、高温多湿な環境下で体内の水分や塩分のバランスが崩れたり、体温調節機能が崩れたりすることによって、体内に熱がこもった状態をいいます。
熱中症の原因は、気象条件(高温、湿度が高い、風が弱い、日差しが強い)、65歳以上または15歳未満、持病(心疾患、肺疾患、精神疾患、高血圧、糖尿病、認知症など)がある、高度肥満、炎天下での行動(激しい運動、長時間の屋外作業、水分摂取の機会が少ない)、エアコンなどの空調設備を使用していない、などがあげられます。
症状は、I度(軽症)では、めまい、立ちくらみ、筋肉のこむら返り、手足のしびれ、気分不快、II度(中等度)では、頭痛、吐き気や嘔吐、体のだるさ、力が入らない、III度(重症)では、高体温、意識がない、全身のけいれん、真っ直ぐに歩けない、などがあります。I度の症状が徐々に改善している場合は、現場での応急処置と見守りで良いですが、II度以上では速やかな受診が必要です。とくに、意識がない、全身のけいれんがある場合は、救急車を呼ぶ必要があります。
治療は、エアコンが効いた部屋でベッドに安静・臥床した上で、点滴(水分や電解質、糖分の補充)を行います。さらに、両脇の下、両足の付け根を冷却し、体温を下げます。
予防は、熱中症の危険が極めて高いと予想された地域では、熱中症警戒アラートが発令されます。この場合、屋外での運動や作業は中止する必要があります。また、屋内でもエアコンを用いて室温を調節することが肝要です。最近、40歳台の方が、夜間に扇風機だけで就寝しておられ、頭痛、吐き気を訴えて来院されました。体温は上昇していませんでしたが、熱中症のII度と判断し、エアコンを使うように指導しました。また、屋内、屋外にかかわらず、こまめに水分と塩分の補給(ポカリスエット、アクエリアス、OS-1など)をすることも重要です。とくに、高齢者では脱水になりやすいため、注意が必要です。
第十四回:夏の感染性胃腸炎
夏の感染性胃腸炎の原因は、腸管出血性大腸菌(O-157)、サルモネラ菌、カンピロバクター、ウェルシュ菌、黄色ブドウ球菌などがあげられます。腸管出血性大腸菌は牛肉の刺身(ユッケ)など、サルモネラ菌は生卵など、カンピロバクターは鶏肉の刺身など、生や加熱不十分な肉や卵などを食べた後に発症します。ウェルシュ菌はカレーを作って常温保存したのちに100度以上の熱で6時間以上再加熱しても死滅しないため発症します。また、酸素が少ない状態を好みます。黄色ブドウ球菌は手指の傷が感染して膿がついた状態でおむすびなどを調理をすることにより感染することが多いです。
症状は腹痛、嘔吐、下痢、発熱です。下痢が続いて下血や腎不全になると死に至ることもあります。
治療は、嘔吐、下痢が頻回に何日も続いて脱水症状(頻脈、低血圧、倦怠感)がある場合は点滴を行います。さらに、制吐剤や腸管の動きを抑える薬を投与することもあります。しかし、嘔吐と下痢は体に入った病原菌を体外に排出する防御反応ですので、下痢止めを使用すると症状の遷延化につながりますので注意が必要です。内服薬としては制吐剤と整腸剤を投与します。血液検査で白血球増多が見られる場合は抗菌薬を投与することもあります。
予防は、肉や卵を生で食べない、十分に加熱する、残ったカレーはすぐ冷蔵庫に入れ、再加熱時に鍋の底を十分撹拌して空気を入れる、手洗いを30秒以上行う、傷がついた素手で調理しない、などがあげられます。
第十五回:慢性静脈不全症
米国トランプ大統領が脚のむくみがあり、大学病院を受診して慢性静脈不全症で良性であったという記事が発表されました。
慢性静脈不全症とは、脚のむくみ、色素沈着、皮膚硬化や皮膚潰瘍をきたす病気です。慢性静脈不全症には深部静脈不全症と表在静脈不全症(下肢静脈瘤)ならびに血栓後症候群の3種類があります。表在静脈不全症(下肢静脈瘤)は後日掲載します。
原因:動脈は、酸素を含んだ赤い血液が心臓から全身に送られる血管です。静脈は、全身から心臓に戻っていく青い血液が通る血管で、脚では深部静脈と表在静脈があります。ふくらはぎの筋肉が収縮すると、深部静脈を流れる血液が押し上げられ、筋肉ポンプと言います。さらに静脈には一方通行弁が何ヶ所もあり、心臓へ向かう上方向へは血流が維持されますが、下方へ向かおうとすると一方通行弁が閉じて逆流を防ぎます。慢性静脈不全症は何らかの理由で脚の静脈が拡張するか、一方通行弁の損傷により発生します。その原因は、過去の深部静脈血栓症、加齢、肥満、長時間の立位、妊娠などがあげられます。
症状:寝ている時には脚のむくみは感じられませんが、長時間の立位や長時間飛行機に乗って外国へ行った場合では正常の人でも脚がむくみます。むくみがひどくなると赤血球の中にあるヘモグロビンという酸素運搬装置が血管外に滲み出て、酸化するとヘモジデリンになり、鉄さび色に色素沈着します。さらに、皮膚硬化がはじまり、これを放置すると静脈うっ滞性潰瘍が発生することがあります。
診断:上記症状と脚の静脈の超音波検査により診断されます。プローブを圧迫することにより深部静脈血栓症がないことを確認します。さらにduplex超音波検査で一方通行弁の逆流の有無を確認します。
治療:夜間の下肢挙上と弾性ストッキング装着の指導を行います。圧迫圧は30mmHg以上を勧めます。静脈うっ滞性潰瘍がある場合は、弾力包帯を巻きます。潰瘍が治癒し始めたら弾性ストッキングを装着します。
膝窩静脈より中枢側に深部静脈血栓症がある場合は、抗凝固療法が必須となります。また、ふくらはぎのマッサージは禁忌です。胸部CT検査で肺動脈血栓塞栓症(エコノミークラス症候群)の有無を確認する必要があります。血栓ができると、それに起因する瘢痕組織により一方通行弁の損傷が起こり、抗凝固療法により血栓が消失しても、症状を伴う慢性静脈不全症である血栓後症候群が発症することがあります。
慢性静脈不全症に良性、悪性はありません。しかし、命にかかわらない病気という意味では良性です。深部静脈血栓症は肺動脈血栓塞栓症を併発することがあり、命に関わる可能性があるという意味では悪性です。
第十六回:下肢静脈瘤(表在静脈不全症)
下肢静脈瘤は、脚の表在静脈が拡張、逆流により様々な症状を呈する病気です。
原因は、遺伝、長時間の立ち仕事、肥満、加齢、妊娠があります。
症状は、I度:蜘蛛の巣状静脈瘤、網目状静脈瘤、II度:大伏在静脈・小伏在静脈ならびにその分枝の拡張、III度:浮腫、IV度:色素沈着、皮膚硬化、V度:静脈性潰瘍瘢痕、VI度:静脈性潰瘍です。そのほかに、2/3の患者さんにふくらはぎのこむら返り・けいれんが起こります。
診断:上記症状と、duplex超音波診断により大伏在静脈・小伏在静脈の拡張と逆流を診断します。正常の大伏在静脈径は、足の付け根で4mm、膝関節部レベルで3mm、足関節レベルで2mmです。これが、一方通行弁の弁不全により足の付け根で8-10mm以上に拡張したら、症状がIV度以上となり治療が必要となります。
慢性静脈不全症と同様に、静脈圧とくに細静脈(径100μm未満)の圧が高くなり、細動脈や毛細血管の圧を越えると、皮膚に酸素や栄養が届かなくなり、皮膚潰瘍が発生します。この場合、軟膏を塗っても、線維芽細胞増殖因子(FGF)のスプレーを塗布しても、潰瘍が治りません。静脈圧を下げる弾性ストッキング装着や以下の手術が必要となります。
治療:以前は、局所麻酔による高位結紮術(大伏在静脈・小伏在静脈の根部を結紮・切離)が行われていましたが、再発率が高いため、現在ではほとんど行われていません。また、腰椎麻酔や局所麻酔(大量膨潤麻酔)によるストリッピング手術(拡張・逆流のある大伏在静脈・小伏在静脈を抜去)が行われていましたが、伏在神経麻痺による下腿のしびれや傷の痛みがあるため、少数となってきました。現在では、局所麻酔(大量膨潤麻酔)によるカテーテルで拡張・逆流のある大伏在静脈・小伏在静脈をレーザー焼灼術(EVLA)やラジオ波焼灼術(RFA)や、穿刺部以外の局所麻酔が全く必要ないVenaseal血管塞栓術が主流となってきました。これらの手術と同時に分枝静脈瘤を小さな傷から摘出する(stab avulsion)も行われることがあります。最近では、分枝静脈瘤に細いカテーテルを挿入してレーザー焼灼する方法も行われています。大伏在静脈・小伏在静脈の逆流を止める手術を行わずに、stab avulsionのみを行うと必ず下肢静脈瘤の再発が見られますので注意が必要です。
これらの手術後は弾性ストッキング装着が指導されます。圧迫圧は30mmH以上が推奨されます。
第十七回:夏の不眠症
先日、20歳の男性患者さんが頭痛と不眠症で来院されました。夜のエアコンの使用状況をお聞きすると、タイマーで2時間ほどつけていると。前額部や前腕の体温はそこまで高温ではなかったのですが、軽い熱中症と判断しました。
そこで、真夏のエアコンの使用方法を教えました。首から上の頭部の快適な睡眠温度は23度、首から下の体の快適な睡眠温度は26度なので、設定温度25度で朝までエアコンをつけるようにお勧めしました。寝室の広さと、エアコンのパワーで若干設定温度は異なりますが、室温25-26度を目指してエアコンをつけ、頭を冷やして、体は少し寒いのでお布団をかぶって寝るように勧めました。エアコンは嫌いなのでつけないとか、扇風機をつけて寝るという患者さんも多いのですが、快適な睡眠のためには必ずエアコンをつけて寝ることをお勧めします。扇風機は体の体温を奪うため、次の日に頭痛や体がだるくなりお勧めできません。
睡眠薬は、以前はゾルピデム(マイスリー)という非ベンゾジアゼピン系睡眠薬が使用されていましたが、最近では、オレキシン受容体拮抗薬のデエビゴやベルソムラという睡眠薬が使用されるようになってきました。オレキシンは筑波大学の柳沢雅史先生が発見された覚醒を促す脳内物質で、これを抑制することにより睡眠を促すことができます。非ベンゾジアゼピン系睡眠薬は依存性があり、高齢者では翌朝にふらふらしたり、転倒の危険がありましたが、オレキシン受容体拮抗薬は依存性が少なく、内服後30分で睡眠効果が現れ、効果が長時間続く特徴があります。しかし、悪夢をみるという副作用が1%未満にあります。
いずれにしても、睡眠薬は極力飲まずに、エアコンで室温を調節して快適な睡眠を得ることが大切です。
第十八回:喫煙と不眠症
最近、睡眠薬(非ベンゾジアゼピン系ゾルピデム(マイスリー)、オレキシン受容体拮抗薬(デエビゴ))を内服しても眠れないという患者さんが多く来院されます。このような患者さんは決まって喫煙者です。院長の一口メモ第四回:喫煙と肺気腫(COPD)にも書きましたが、喫煙すなわちニコチン依存症では、神経刺激物質であるニコチンが中枢神経系に働いて覚醒を促します。大学生時代、試験前に一夜漬けで勉強する時は眠くなると必ずタバコを一本吸っていました。茨城県新治郡桜村(現在のつくば市)から車で山口県新南陽市の実家に帰る時は、12時間ぐらい一人で運転し、途中で眠くなるので必ず一服していました。したがって、タバコに含まれるニコチンは覚醒作用があり、裏を返せば睡眠障害を引き起こします。喫煙者では非喫煙者に比べて、徐派睡眠(深い睡眠)が減り、入眠潜時(寝付くまでにかかる時間)が長くなり、結果的に睡眠時間が短くなります。iPhoneにSleep Cycleという無料のアプリがあり、愛用しています。毎日の寝付くまでにかかる時間、睡眠時間、コア睡眠時間、深い睡眠時間、夢時間、いびき時間、睡眠の質などを毎日計測してくれます。ニコチンの血中半減期は約2時間ですので、夜の喫煙は不眠や夜間覚醒といった睡眠障害を起こします。また、睡眠時無呼吸症候群になる確率が非喫煙者に比べて約2.5倍高まると言われています。
睡眠薬を内服しても眠れない人には禁煙を強く勧めます。禁煙によりニコチン血中濃度が減少し、中枢神経系の刺激も減少します。夜中の目覚めや浅い眠りも減少する可能性が高まります。睡眠時無呼吸症候群のリスクも減少し、呼吸が安定した睡眠を手に入れることができます。
第十九回:2025年新型コロナワクチン定期接種の奨め
2025年夏の新型コロナウィルス感染症(COVID-19)の発生ピークも10月に入ってようやく下火になってきました。しかし、冬になると再び発生ピークを向かえることが予想されます。COVID-19の高齢者における重症化・死亡リスクは依然として高く、免疫を逃れる新型ウィルスの変異も続いているため、冬の流行に備えて2025年10月から始まる新型コロナワクチン定期接種を強く推奨します。
米国ではトランプ政権になり、ケネディ厚生長官が新型コロナワクチンはエビデンスが無いので接種を止めると報道されています。しかし、10月11日トランプ大統領はウォルター・リード医療センターを訪問し、新型コロナワクチンの追加接種とインフルエンザの予防接種を受けています。
2025年9月1日日本感染症学会、日本呼吸器学会、日本ワクチン学会が合同で、新型コロナワクチン定期接種に関する見解を発表しました。新型コロナワクチンは、世界では2020年からの1年間にCOVID-19による死亡を1,440万人防いだと推計されています。本邦でも、新型コロナワクチンが導入されていなかったら、2021年2月から11月の期間の感染者数は報告数の13.5倍、死亡者数は36.4倍であったと推定されています。このように、新型コロナワクチンはCOVID-19の発症・重症化予防に高い効果を示し、感染防止に大きく貢献してきました。
厚生労働省の人口動態統計によると、わが国のCOVID-19による死亡数は2022年が47,638人とピークで、2023年38,086人、2024年35,865人と死亡順位第8位を占め、大きな減少はみられていません。両年共にその約97%は65歳以上の高齢者でした。インフルエンザによる死亡数2023年1,383人、2024年2,855人と比べて、COVID-19による死亡数はそれを大きく上回っています。
COVID-19は2023年5月に5類感染症に移行後も流行を繰り返しており、2024年2025年ともに冬と夏に流行がみられています。その要因の一つとして、変異株が繰り返し出現していることが挙げられます。最近の海外症例対照研究では、オミクロン株に一度感染しても、6ヶ月以上経過すると再感染のリスクが増え、1年以上経過すると再感染予防効果はなくなることが報告されています。したがって、2025年夏に感染した人も、発症から3ヶ月以上経過していれば、冬の流行に備えて定期接種を受けることが奨められます。さらに、海外後方視的コホート研究では、60歳以上におけるCOVID-19の重症化予防効果は、ワクチンだけの免疫より「ワクチン+感染」のハイブリッド免疫の方が14.4倍高いことが報告されており、過去の感染があっても新たな新型コロナワクチンの接種によって免疫力をさらに高めることができます。
当クリニックではファイザー社製コミナティと武田薬品工業社製ヌバキソビッドを準備しています。前者はmRNAワクチンでわたしも昨年までに8回(うち2回はモデルナ社製スパイクバックスmRNAワクチン)接種しています。ヌバキソビッドは山口県光市にある武田薬品工業で作られた組換えタンパク質ワクチンで、mRNAワクチンに比べて発熱や倦怠感の副反応が少ないと報告されており、私も10月10日に接種しました。mRNAワクチンに比べて翌日の痛みが少なく、発熱や倦怠感もありませんでした。
2024年秋からの高齢者やハイリスク者におけるオミクロン株の亜型JN.1系統対応ワクチンの安全性については、デンマークの全国コホート研究の結果が報告されており、アナフィラキシー、虚血性心疾患、心筋炎、脳血管障害、深部静脈血栓症など29種類の重篤な有害事象の中で、JN.1系統対応ワクチンを接種していない人と比べてその頻度が有意に上昇していた事象はありませんでした。また、海外の複数の研究で、新型コロナワクチンと接種後の死亡には関連性がないことが報告されています。
インフルエンザワクチンは流行時期から考えて、10月末までの接種が推奨されており、新型コロナワクチンも定期接種であるインフルエンザワクチンとの同時接種を利用した早いタイミングでの接種が望まれます。COVID-19の罹患後症状(long COVID)は高齢者でもみられ、日常生活に支障をきたす程度の症状が3ヶ月以上持続する人の割合が70歳以上で15.7%であったことが、我が国の調査で明らかになっています。新型コロナワクチンは、COVID-19の罹患後症状を予防する効果もあり、世界の4つの研究をまとめた分析(メタアナリシス)で、新型コロナワクチンを2回以上接種した人では、罹患後症状の頻度が43%減少していたことが報告されています。
しかし、ワクチンのリスクはゼロではありません。一過性の副反応に加えて、ごくまれに重篤な健康被害がみられます。ワクチンの利益とリスクの大きさを科学に基づいて正しく判断し、ご自身が信頼できるお近くの医療従事者とよく相談して接種するかどうかを判断することが望まれます。ワクチン接種で感染を完全に回避できるわけではありません。ワクチン接種に加えて、適切なマスクの着用、換気、手洗いなどの基本的な感染予防対策を行うことが大切です。
第二十回:インフルエンザ流行発生警報
2025年11月27日山口県内全域にインフルエンザ流行発生警報が発令されました。当クリニックでも10月中旬よりA型インフルエンザ陽性の患者さんが来院され、11月第4週がピークとなっております。2024年は12月最終週が流行のピークでしたので、昨年より4週間早い流行です。宇部市内でも11月第2週より小学校、中学校、高校が休校となっており、学級閉鎖、学年閉鎖が今も続いています。
今年のインフルエンザはA香港型(H3N2亜型)の新たな変異株「K亜系統(サブクレード)」が日本を含む北半球で大流行しています。症状は高熱、咽頭痛、咳・痰、鼻水・鼻閉、頭痛、関節痛ですが、K亜系統では嘔吐、下痢などの消化器症状も時々みられます。
インフルエンザの予防は手洗い、マスク、換気とワクチン接種です。2025-2026年インフルエンザワクチンは3価ワクチンで、A型インフルエンザウィルス株(H1N1亜型とH3N2亜型)ならびにB型インフルエンザウィルス株に対する予防効果があります。ワクチンはH3N2亜型に対する予防効果を持ちますが、ワクチン精製が開始されたのはK亜系統が確認される前の2月の時点であったため、変異したK亜系統には完全には対応していません。しかし、これはワクチンを接種しなくても良いという意味ではなく、ワクチン接種の目的は感染を100%回避することではなく、重症化や入院、死亡の確率を減らすことです。実際、先週から今週に10月にワクチンを接種した患者さんが3人来院され、A型インフルエンザと診断されましたが、いずれの患者さんも37度程度の微熱、咽頭痛なく、咳・痰、鼻水・鼻閉の症状が軽度で、頭痛、関節痛もありませんでした。
インフルエンザの流行は12月から来年1月まで続くことが予想されます。ワクチンを接種しても抗体ができ、免疫力が高まるのに2-3週間かかります。早めのワクチン接種をお勧めします。
第二十一回:感染性胃腸炎
未だインフルエンザA型サブクレードKが猛威を奮っています。最近、福岡県糸島市の牡蠣小屋で牡蠣をひとり10個以上食べたご夫婦が、37.4-39度の高熱と嘔吐・下痢をそれぞれ10回以上来たし、治まった後に牡蠣小屋に行っていない子供さんが高熱で来院されました。風邪症状が全くなく、インフルエンザと新型コロナ感染症も陰性でした。その後に、お父様が再び嘔吐を来たし来院されました。牡蠣とくに生牡蠣を食べて起こる感染性胃腸炎の原因はノロウィルスです。ノロウィルスは85-90度の高熱で90秒以上加熱することにより死滅しますが、牡蠣小屋での加熱が不十分であったと考えられます。ご夫婦が触ったドアノブや水道の蛇口、便座などにノロウィルスが付着することにより子供さんへ感染が及んだ2次感染です。手洗いと次亜塩素酸ナトリウム(キッチンハイターなど)で十分消毒するように指導しました。症状が治った後、1-4週間はウィルスの排泄が続きます。お父様は症状が再燃したものと考えられます。
山口市の高齢者施設で感染性胃腸炎が集団発生し、原因がノロウィルスであったと報告されています。さらに、周南市の焼肉店で加熱が不十分な鶏肉を食べたことによる食中毒が発生し、カンピロバクターが原因でした。また、福山市の大学学生寮で61人の食中毒が発生し、原因は加熱に強いとされるウェルシュ菌であったと報告されています。カンピロバクターやウェルシュ菌は本来夏に発生しやすい食中毒の原因菌ですが、冬でも暖房が備わった室内では注意が必要です。
第二十二回:肺炎球菌ワクチン予防接種の勧め
1月から2月にかけて寒い日が続いており、インフルエンザB型の流行とあわせて高齢者の肺炎が増加しています。肺炎は発熱、咳・痰、鼻水・鼻閉などかぜとよく似た症状が現れます。しかし、高齢者の肺炎では、これらの症状があまり顕著に見られず、肺炎と気づかないうちに重症化する危険性があります。高齢者が肺炎で入院すると、足腰の筋肉が衰える、認知症になる可能性が高まり、心不全や脳梗塞にかかりやすくなります。
肺炎の原因菌で一番多いのは肺炎球菌です。次にインフルエンザ菌、肺炎マイコプラズマ、肺炎クラジミアが続きます。肺炎球菌感染症のうち、髄液や血液など本来無菌である部位から肺炎球菌が検出された感染症を侵襲性肺炎球菌感染症と言い、死亡率が22.1%と重症感染症です。
肺炎にかかりやすい人は、抵抗力や免疫力の低下が要因となり、基礎疾患の有無や加齢により肺炎のリスクが高まります。健康な人と比べて、肺炎になるリスクは慢性肺疾患で5.2倍、慢性心臓病・慢性腎臓病で2.6倍、慢性肝疾患で2.1倍、糖尿病で1.9倍、がんで1.7倍になります。肺炎による死亡率は、60-64歳に比べて、65-69歳では2.06倍、70-74歳では4.75倍、75-79歳では9.67倍に上昇します。
肺炎予防のためにできることは、①毎日の感染予防と、②肺炎球菌ワクチンの予防接種です。毎日できる感染予防は、うがい、手洗い、マスクの着用、食後の歯磨きです。とくに口腔内を清潔に保つことは肺炎防止に非常に重要です。また、食事や睡眠をきちんと規則正しくとることが、免疫力を高めるために重要です。基礎疾患の治療と禁煙も非常に重要です。
肺炎球菌ワクチンの予防接種は、肺炎球菌による肺炎を予防し、重症化を防ぎます。令和7年3月までは65歳の人に定期接種としてニューモバックスNP(PPSV23)が推奨され、自治体より補助金が出ていました。また、免疫効果が持続しないため、70歳、75歳、80歳と5年毎の接種が推奨されていました。令和8年度からはワクチンが変更となり、プレベナー20 (PCV20)を65歳時のみ定期接種が可能となりましたが、70歳、75歳、80歳の経過措置は設けないことになりました。一方、令和7年8月にキャップバックス(PCV21)が高齢者に対して薬事承認されましたが、定期接種としては使用できません。しかし、キャップバックス(PCV21)は侵襲性肺炎球菌感染症の原因となった血清型を80%カバーしており、肺炎球菌性肺炎の血清型カバー率も71-72%と、ニューモバックスNP (PPSV23)およびプレベナー(PCV20)の血清型カバー率43-44%に比べて極めて高くなっています。また、キャップバックス(PCV21)とプレベナー(PCV20)は結合型ワクチンのため、免疫効果が長期間持続すると考えられており、1回の接種で効果が一生続きます。
65歳ならびに60-64歳で重症化のリスクが高まる基礎疾患(慢性肺疾患(COPD、喘息)、慢性肝疾患、糖尿病、慢性腎不全、慢性心疾患、神経筋・発作性障害、関節リウマチ・クローン病、エリテマトーデス)をお持ちの方、ヒト免疫不全ウイルス(HIV)により免疫の機能に障害があり日常生活がほとんど不可能な方(身体障害者手帳(1級)または医師の診断書が必要)のみ定期接種可能なプレベナー(PCV20)の自己負担額は、2026年4月1日3,520円に決定しました。
当クリニックでは、65歳以上の高齢者に対する肺炎球菌ワクチン予防接種では、キャップバックス(PCV21)の1回接種をお勧めします。血清型カバー率が高く、1回の接種で一生効果が続き、5年毎の再接種は不要です。価格は税込で13,000円です。
今後の掲載予定
2026年
| 3月 未定 |


